Руководство по оценке и диагностике боли в груди
Публикация обновлена: Ноябрь 2
Американская кардиологическая ассоциация (AHA) и Американский колледж кардиологов (ACC) выпустили новое руководство по оценке и диагностике боли в груди, которое предоставляет врачам рекомендации и алгоритмы для оценки и диагностики боли в груди у взрослых пациентов.
Рекомендации направлены на то, чтобы помочь пациентам и медицинским работникам действовать быстрее, делать более разумный выбор и лучше информировать о боли в груди.
Хотя оценка боли в груди описывалась в предыдущих руководствах, это первые всеобъемлющие рекомендации AHA и ACC, сосредоточенные исключительно на оценке и диагностике боли в груди.
Специалисты отмечают, что по мере развития технологий визуализации нужен современный подход, при котором пациенты нуждаются в дальнейших диагностических процедурах, а какие нет, в дополнение к тому, какой вид диагностики эффективен.
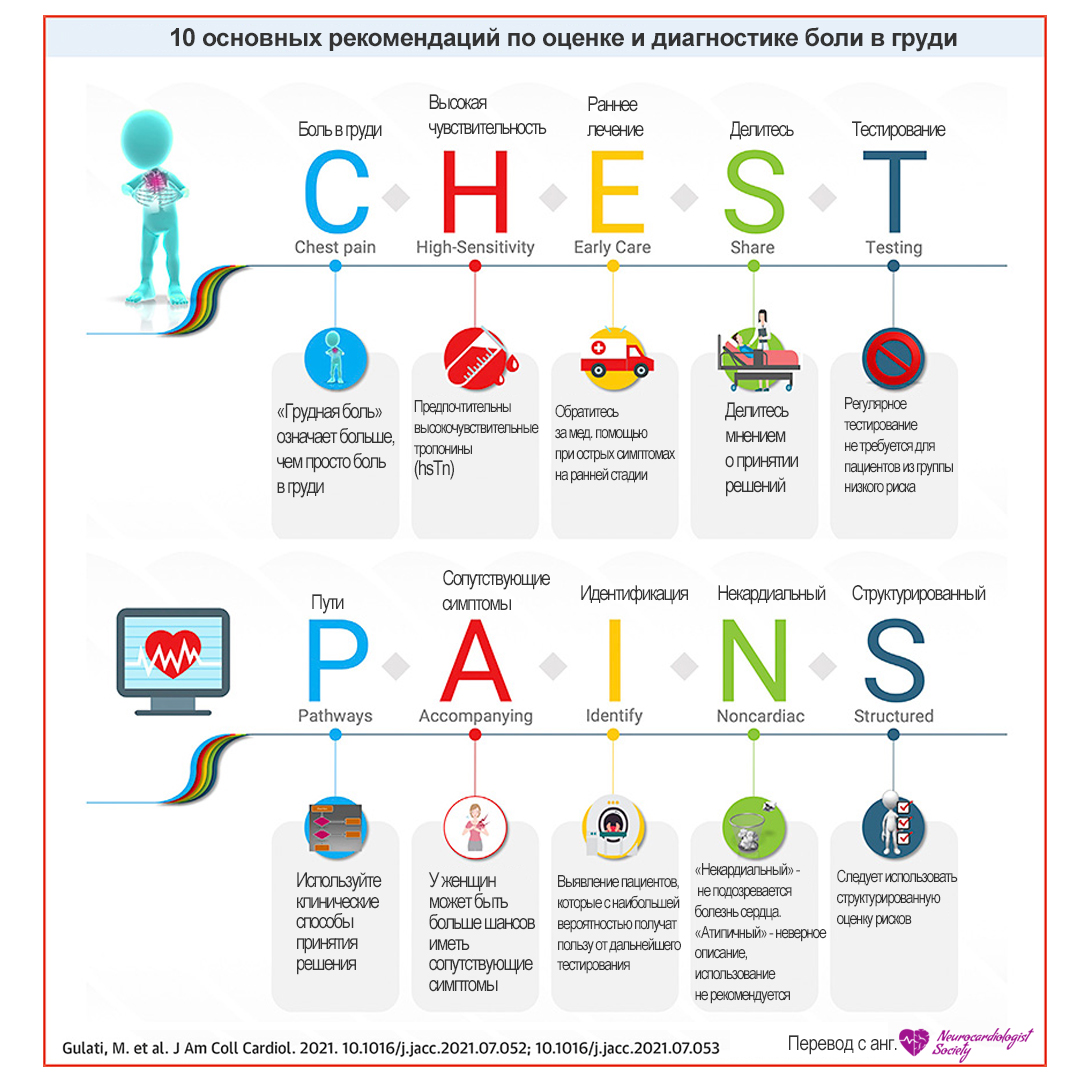
10 основных рекомендаций по оценке и диагностике боли в груди.
В руководящем документе были сделаны следующие выводы:
1. «Грудная боль» означает больше, чем просто боль в груди - ишемическая «боль в груди» может распространяться за пределы груди и затрагивать плечо, челюсть, эпигастрий, шею и / или спину. Одышку и усталость также следует рассматривать как эквиваленты стенокардии.
2. Предпочтительны высокочувствительные тропонины. Высокочувствительные сердечные тропонины (hsTn) повышают диагностическую точность для выявления или исключения повреждения миокарда и поэтому в настоящее время являются предпочтительным биомаркером. Напротив, изофермент миокарда креатинкиназы (CKMB) и миоглобин больше не следует использовать, когда hsTn доступен.
3. Раннее лечение острых симптомов - хотя боль в груди чаще всего некардиального происхождения, пациенты должны немедленно обращаться за медицинской помощью с акцентом на неотложное выявление опасных для жизни причин.
4. Делитесь мнением о принятии решений. Клинически стабильные пациенты с болью в груди должны быть включены в процесс принятия решений. Для облегчения обсуждения должна быть предоставлена информация о риске неблагоприятных событий, радиационном воздействии, затратах и альтернативных вариантах.
5. Регулярное тестирование не требуется для пациентов из группы низкого риска. Пациентам с острой или стабильной болью в груди, относящейся к группе низкого риска, срочное диагностическое обследование при подозрении на ишемическую болезнь сердца не требуется.
6. Клинические способы принятия решения о боли в груди в отделениях неотложной помощи и амбулаторных условиях должны использоваться в повседневной практике.
7. Сопутствующие симптомы. Боль в груди является доминирующим и наиболее частым симптомом, как у мужчин, так и у женщин, у которых в конечном итоге диагностируется острый коронарный синдром. У женщин может быть больше шансов иметь сопутствующие симптомы, такие как тошнота и одышка. Это важно понимать, чтобы уменьшить исторически недооцененный диагноз сердечно-сосудистых заболеваний у женщин.
8. Выявление пациентов, которые с наибольшей вероятностью получат пользу от дальнейшего тестирования. Пациенты с острой или стабильной болью в груди, относящиеся к промежуточному риску или от среднего до высокого до-тестового риска обструктивной болезни коронарной артерии, соответственно, получат наибольшую пользу от визуализации сердца и тестирования.
9. Несердечное состояние - возможно, атипичное - нет. Термин «некардиальный» следует использовать, если не подозревается болезнь сердца. Термин «атипичный» - это неверное описание боли в груди, и его использование не рекомендуется.
10. Следует использовать структурированную оценку рисков. Для пациентов с острой или стабильной болью в груди следует оценивать риск ишемической болезни сердца и побочных эффектов с использованием протоколов диагностики, основанных на фактических данных.
Соответствующее диагностическое тестирование также зависит от технологий и скрининговых устройств, которые доступны в больнице или медицинском центре, где пациент получает помощь. Все методы визуализации, выделенные в рекомендациях, играют важную роль в оценке боли в груди, чтобы помочь определить причину, лежащую в основе, с целью предотвращения серьезных кардиологических заболеваний.
